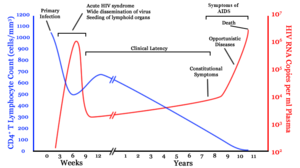
-
 مدیر بازنشسته
مدیر بازنشسته
انحراف تيغه بيني
انحراف تيغه بيني كج شدگي يا ساير ناهنجاريهاي تيغه بيني، ديوارهاي كه بيني را از وسط به دو قسمت مساوي تقسيم ميكند. تيغه بيني از دو قسمت غضروفي (نزديك نوك بيني) و استخواني (نزديك پيشاني) تشكيل شده است. علايم شايع كجي واضح بيني انسداد راههواي بيني ترشح بيني بدون علامت، در اكثر موارد علل رشد سريع، به خصوص هنگام بلوغ ضربه به بيني جراحي بيني عوامل تشديد كننده بيماري موارد فهرست شده در بالا پيشگيري از وارد آمدن ضربه به بيني پيشگيري كنيد. براي ورزشهاي پر برخورد و دوچرخهسواري از كلاههاي محافظ استفاده كنيد. هنگام سوار شدن در اتومبيل كمربند ايمني خود را ببنديد. عواقب مورد انتظار معمولاً با جراحي قابل علاج است. اگر علايم براي بيمار مشكلزا نباشد معمولاً جراحي ضرورتي ندارد. عوارض احتمالي خونريزي مكرر بيني عفونت مكرر بيني يا سينوسها درمان اصولي كلي اين وضعيت با مشاهده داخل بيني با استفاد از يك چراغ واسپكولوم بيني تشخيص داده ميشود. جراحي براي اصلاح انحراف تيغه بيني (گاهي). روشهاي جراحي عبارتند از: ـ برداشت زيرمخاطي كه انسداد را كاهش ميدهد. ـ رينوپلاستي كه بدشكلي كالبدشناختي بيني را اصلاح ميكند. ـ سپتوپلاستي كه انسداد بيني را كاهش داده و نماي آن را بهبود ميبخشد. داروها براي ناراحتي خفيف، استفاده از داروهاي بدون نسخه نظير ضداحتقانها براي كاهش ترشحات بيني ممكن است كافي باشد. آنتيبيوتيكها براي مقابله با عفونت، در صورت لزوم تجويز ميشود. هشدار: از مصرف اسپريهاي بيني غيرنسخهاي خودداري كنيد. فعاليت در زمان ابتلا به اين بيماري پس از جراحي به تدريج فعاليت هاي طبيعي خود را از سر گيريد رژيم غذايي رژيم خاصي نياز نيست.
-
-
 مدیر بازنشسته
مدیر بازنشسته
 اورتریت
اورتریت
توضیح کلی
اورتریت عبارت است از التهاب یا عفونت مجرای ادرار (لولهای که ادرار از طریق آن از مثانه به خارج میرود). اورتریت غالباً باعفونت یا التهاب مثانه (سیستیت) همراه است. تمام سنین و هر دو جنس را مبتلا میکند ولی در جنس مؤنث 10 برابر شایعتر است.
علایم شایع
- ادرار کردن همراه با درد یا سوزش
- اضطرار فراوان برای ادرار کردن حتی در هنگامی که ادرار زیادی در مثانه نیست.
- مقاربت جنسی دردناک یا ناتوانی جنسی موقتی در مردان
- قطرهقطره آمدن ادرار در مردان بالای 50 سال
علل
- همان عفونت باکتریایی مشابه که باعث سوزاک میشود، اورتریت گنوکوکی ایجاد میکند؛ اورتریت غیر اختصاصی (اورتریت غیرگنوکوکی نیز نام دارد)، ممکن است ناشی از انواع ارگانیسمها از جمله باکتری، قارچ و عفونت کلامیدیایی باشد.
- سایر علل میتوانند شامل ترومای ناشی از آسیب یا جراحی یا مواد شیمیایی مثل ضدعفونیکنندهها باشند.
- نشان داده شده است که خوشبوکنندههای حمام و روغنهای حمام باعث اورتریت میگردند.
عوامل افزایشدهنده خطر
- عفونت باکتریایی که گسترش مییابد و از پوست اطراف ناحیه تناسلی و مقعد وارد مجرای ادرار میگردد.
- کبودی در طول مقاربت جنسی
- تماس با شریک جنسی دچار عفونت
- استفاده از سوند ادراری
- استفاده از داروهایی که باکتریهای عامل عفونت نسبت به آنها مقاوم شدهاند.
- شرکای جنسی متعدد
- سابقه سنگ کلیه، پروستاتیت، اپیدیدیمیت یا آسیب به ناحیه تناسلی
- سابقه بیماری آمیزشی
پیشگیری
برای علل مرتبط بافعالیت جنسی:
- قبل از مقاربت جنسی یک لیوان آب بنوشید و ظرف 15 دقیقه پس از آن ادرار کنید.
- از کاندوم لاستیکی استفاده کنید.
- از یک نرمکننده محلول در آب (مهبلی) مثل ژل K-Y استفاده کنید. *از وضعیتهای مقاربتی مختلف استفاده کنید تا احتمال آسیب به مجرای ادرار زن کاهش یابد.
- برای عللی که تنها به زنان ارتباط دارند:
- پس از اجابت مزاج از جلو تا عقب را پاک کنید و با صابون و آب بشویید.
- به جای وان حمام از دوش استفاده کنید.
- برای هردو جنس، هر روز 8 لیوان آب میل کنید.
عواقب مورد انتظار
اورتریت معمولاً «از درجه خفیف» است و به ندرت بیماری طولانی مدت خطرناکی ایجاد میکند. عود شایع است.
عوارض احتمالی
- اورتریت و سیستیت مزمن در صورت ناکافی بودن درمان
- گسترش عفونت به مجاری ادرار و کلیه
درمان
اصول کلی
- آزمونهای تشخیصی میتوانند شامل بررسیهای آزمایشگاهی خون و ترتشحات و آزمایش ادرار باشند.
- درمان در منزل کافی است و شامل داروهایی برای شما و همسرتان است.
- برای تسکین درد، در وان حاوی آب داغ به مدت 15 دقیقه حداقل 3 بار در روز بنشینید.
- مردان: با کشیدن پوست تناسلی به پایین برای بازکردن مجرای ادرار و بررسی این که آیا همچنان ترشح وجود دارد یا خیر، مجرای ادرار را تحریک نکنید. آلت تناسلی را میتوان مشاهده کرد ولی آن را فشار ندهید.
- اطراف ناحیه تناسلی را تمیز نگه دارید. از صابون ساده و بدون بو استفاده کنید.
داروها
آنتی بیوتیک ها برای مقابله با عفونت. از تکمیل دوز تجویز شده اطمینان حاصل کنید حتی اگر علایم زودتر فروکش یابند.
فعالیت
محدودیتی وجود ندارد. تا دو هفته پس از رفع علایم از تحریک و مقاربت جنسی بپرهیزید.
رژیم غذایی
- هر روز 8 لیوان آب بنوشید.
- در طول درمان از کافئین بپزهیزید.
- برای اسیدی کردن ادرار آب آلبالو بنوشید. برخی داروها با ادرار اسیدی اثربخشتر هستند.
در این شرایط به پزشک خود مراجعه نمایید
- اگر شما یا یکی از اعضای خانوادهتان علایم اورتریت را داشته باشید.
- اگر در طول درمان هریک از موارد زیر رخ دهند:
- تب 3/38 درجه سانتیگراد یا بیشتر
- خونریزی از مجرای ادرار یا خون در ادرار
- عدم بهبودی ظرف یک هفته علیرغم درمان
- اگر شما دچار علایم جدید و غیر قابل توجیه شدهاید. داروهای مورد استفاده در درمان ممکن است عوارض جانبی ایجاد کنند.
-
-
 مدیر بازنشسته
مدیر بازنشسته
 اوريون
اوريون
اوريون يك بيماري ويروسي مسري و خفيف كه باعث تورم دردناك غدد پاروتيد (غدد بزاقي واقع بين گوش و فك ) مي شود. ساير اعضا از قبيل بيضه ، تخمدان ، پانكراس ، پستان ، مغز و پرده پوشاننده مغز نيز گاهي درگير مي شوند. اين بيماري در هر سني مي تواند بروز كند ولي شايع ترين سن بروز آن در كودكان 12-2 ساله است . حدود 10% بزرگسالان مستعد ابتلا به اوريون مي باشند.
علايم شايع
اوريون بدون عارضه :
التهاب ، تورم و درد غدد پاروتيد. غدد مزبور در لمس سفت بوده و دردشان با جويدن يا بلع تشديد مي يابد.
تب
سردرد
گلودرد
ساير علايم همراه موارد عارضه دار اوريون :
تورم دردناك بيضه ها
درد شكم در صورت درگيري تخمدان ها يا پانكراس
سردرد شديد در صورت درگيري مغز يا پرده پوشاننده آن
علل
انتقال فرد به فرد ويروس اوريون ، عامل اين بيماري است . اين ويروس در هر زماني از 48 ساعت قبل تا 6 روز پس از بروز علايم قابل سرايت است . دوره نهفتگي ويروس پس از تماس با آن 24-4 روز و ميانگين آن 18 روز است .
عوامل افزايش دهنده خطر
زندگي در شرايط جمعيتي و پرازدحام
همه گيري اوريون در جمعيت هاي غيرواكسينه
عدم انجام واكسيناسيون
پيشگيري
واكسيناسيون اوريون را در كودكان در سن مقتضي انجام دهيد.
اگر شما سابقه ابتلا به اوريون را نداشته يا برضد آن واكسينه نشده ايد و يكي از اعضاي نزديك خانواده شما مبتلا به اوريون است ، گلوبولين ضداوريون براي شما ممكن است توصيه گردد. تزريق اين پادتن ممكن است از بيماري پيشگيري كند (بدون وجود تضمين در اين باره ) ولي هزينه آن بالاست .
عواقب مورد انتظار
در صورت عدم بروز عوارض ، بيماري در عرض حدود ده روز به طور خود به خود بهبود مي يابد. بيمار پس از ابتلا به اوريون ، مصونيت مادام العمر نسبت به آن پيدا مي كند.
عوارض احتمالي
عفونت مغز يا پرده پوشاننده آن ، پانكراس ، تخمدان ، پستان يا بيضيه . در صورت درگيري هاي هر دو بيضه بيمار ممكن است دچار عقيمي گردد (به ندرت ).
كاهش شنوايي موقت در برخي بزرگسالان مبتلا
درمان
اصول كلي
تشخيص بيمار معمولاً براساس علايم خاص آن صورت مي گيرد. با آزمايش هاي خون مي توان اين تشخيص را تأييد كرد.
نيازي به جداسازي فرد مبتلا از افراد ديگر خانواده نيست ، زيرا تا قبل از ظاهرشدن علايم معمولاً سرايت بيماري به افراد مستعد رخ داده است . از كمپرس گرم يا سرد ـ بسته به اين كه كداميك علايم شما را تخفيف مي دهد ـ به طور متناوب برروي غدد متورم دردناك (پاروتيد يا بيضه ) استفاده كنيد. به اين منظور از يك كيسه آب گرم ، حوله گرم يا كيف يخ استفاده كنيد.
كودكان تا اتمام دوره سرايت بيماري (حدود 9 روز پس از شروع درد) نبايد به مدرسه بازگردند.
داروها
بيماري پس از بروز، سير طبيعي خود را طي خواهد كرد. در حال حاضر داروي مؤثر و بي خطري براي از بين بردن يا جلوگيري از تكثير ويروس وجود ندارد.
براي درد خفيف ، استفاده از داروهاي بدون نسخه نظير استامينوفن احتمالاً كافي است . از مصرف آسپيرين خودداري كنيد.
در موارد درگيري بيضه ها، مسكن هاي قوي تر و داروهاي كورتوني ممكن است تجويز شود.
فعاليت
استراحت در بستر ضروري نبوده و احتمال عوارض را كاهش نمي دهد. در حد توان و تا آنجا كه حال عمومي شما اجازه مي دهد به فعاليت هاي طبيعي خود ادامه دهيد. با برطرف شدن تورم غدد درگير دوره سرايت بيماري به اتمام مي رسد.
رژيم غذايي
رژيم خاصي نياز نيست ، ولي مصرف مايعات از قبيل آبجو، نوشابه ، چاي يا آب را به ميزان حداقل 8-6 ليوان در روز افزايش دهيد. آب ميوه يا نوشيدني هاي ترش مزه ممكن است درد را تشديد كنند.
در اين شرايط به پزشك خود مراجعه نماييد
- تب (اندازه گيري شده با درجه زيرزباني ) بالاي 3/38 درجه سانتي گراد
بروز موارد زير در طي بيماري:
ـ استفراغ و درد شكم
ـ سردرد شديد كه با استامينوفن تسكين نمي يابد
ـ خواب آلودگي يا عدم توانايي در بيدار ماندن
ـ تورم يا درد بيضه ها
ـ انقباض عضلات صورت
ـ تشنج
ـ ناراحتي يا قرمزي چشم ها
-
-
 مدیر بازنشسته
مدیر بازنشسته
-
-
 مدیر بازنشسته
مدیر بازنشسته
 ایست قلبی و تنفسی
ایست قلبی و تنفسی
منظور از ایست قلبی حالتی است که ضربان قلب کاملاً از بین میرود و منظور از ایست تنفسی از کار افتادن تنفس خود بخودی در فرد است (ایست قلبی عبارت است از فقدان کامل پمپ کردن خون توسط قلب). این حالات میتواند به دنبال سکته قلبی ، شوک ، خونریزیهای بسیار شدید ، گیر کردن اجسام خارجی در حلق ، غرق شدگی ، برق گرفتگی و ... رخ دهد. ایست تنفسی اولیه ظرف دقایقی کوتاه باعث ایست قلبی میشود و ایست قلبی اولیه نیز به سرعت به ایست تنفسی میانجامد. تأخیر در درمان حتی برای 5-3 دقیقه ممکن است باعث مرگ یا آسیب دایمی مغز شود. بروز این حالت تا سن 45 سالگی در مردان بیش از زنان است، اما پس از آن برابر است.
علایم شایع
- منگی کوتاهمدت، و به دنبال آن غش کردن و از دست دادن هوشیاری
- نبض لمس نمیشود. تنفس نیز معمولاً متوقف میشود.
- پوست به رنگ آبی ـ سفید در میآید. مردمک ها نیز گشاد میشوند.
- تشنج
- گاهی از دست رفتن کنترل ادرار و مدفوع. غش کردن ساده در نگاه اول ممکن است شبیه ایست قلبی به نظر آید، اما در غش کردن ساده، نبض وجود دارد و تنفس قطع نمیشود.
علل بیماری
- نامنظمیهای ضربان قلب
- حمله قلبی (انفارکتوس، بیماری تصلب شرایین قلب)
- فقدان گردش خون و شوک عمیق ناشی از خونریزی یا عفونت شدید
- فقدان اکسیژن ناشی از غرقشدگی، خفگی، یا بیهوشی
- تغییرات عمده در ترکیب الکترولیتی خون، مثلاً به هم خوردن تعادل پتاسیم یا مایعات
استرس، دیابت شیرین، مصرف داروهایی مثل: دیژیتال (حتی افزایش خفیف غلظت این داروی قوی در خون میتواند ریتم قلب را دچار اختلال کند.)، ادرارآورها (دیورتیکها) (این داروها میتواند باعث کاهش پتاسیم خون شوند.)، آدرنالین یا هر دارویی که فشار خون را در یک بیمار قلبی افزایش دهد، از جمله داروهایی که جهت سرماخوردگی مورد استفاده قرار میگیرند، و قرصها و اسپریها جهت رفعگرفتگی بینی (ضداحتقانها) و مصرف مواد مخدر، بهخصوص کوکایین و مواد مخدر تزریقی از عوامل افزایشدهنده خطر بیماری هستند.
تشخیص ایست قلبی و تنفسی
جهت اطمینان از ایست تنفسی با مشاهده حرکات تنفسی قفسه سینه میتوان به وجود تنفس در مصدوم پی برد و یا میتوان گوش یا گونه خود را نزدیک دهان وی قرار داد تا صدای تنفس وی را شنیده، یا جریان آن را حس کرد و یا از گرفتن شیشه ساعت یا آینه کوچک جلوی دهان و بینی مصدوم استفاده کرد تا بخارات خارج شده از دهان مصدوم مشخص شود. سپس نبض بیمار بررسی میشود. بهترین محل لمس نبض در بچههای کوچک نبض شریان رانی است که در ناحیه کشاله ران لمس میشود و یا شریان بازویی ؛ و بهترین محل نبض در بچههای بزرگتر (بالای یک سال) و بالغین نبض گردنی است که در ناحیه گردن و کنار غضروف تیروئید قرار دارد. لمس نبض باید با دو انگشت نشانه و میانی صورت گیرد. در صورتی که هیچگونه نبضی احساس نشود و یا مصدوم تنفس خود بخودی نداشته باشد، عملیات احیاء باید انجام شود.
اقدامات امدادی
- در صورت بروز هر یک از مشکلاتی که در قسمت علل ذکر شد، باید فوراً درمان لازم انجام شود.
- اگر مبتلا به بیماری قلبی هستید، تا حد امکان، اطلاعات خود را در مورد تمام داروهایی که دریافت میدارید، از جمله داروهای بدون نسخه، افزایش دهید.
- ترتیبی فراهم آورید که اعضای خانواده و دوستان نزدیکتان احیای قلبی ـ ریوی (CPR) را فرا بگیرند.
- کسانی که در نزدیکی فرد باشند و آموزش لازم در زمینه تشخیص ایست قلبی و انجام احیای قلبی ـ ریوی را دیده باشند، اغلب میتوانند ضربان قلب را باز گردانند. اما نتیجه نهایی به علت زمینهساز ایست قلبی بستگی دارد. به محض بازگشت ضربان قلب، فرد را باید به نزدیکترین مرکز اورژانس انتقال داد. امکان دارد ایست قلبی مجدداً باز گردد.
- توجه کنید در صورتی که نتوان پمپاژ قلب را در عرض 5-3 دقیقه به راه انداخت، احتمال دارد مرگ یا آسیب دایمی مغز پیش میآید.
- اشتباه گرفتن غش کردن یا سایر علل از دست دادن هوشیاری با ایست قلبی. پیش از آغاز احیای قلبی ـ ریوی، نبض بیمار را در گردن بررسی کنید.
- اگر فرد بیهوش است و نفس نمیکشد: شماره اورژانس را برای کمک یا آمبولانس بگیرید. اگر قربانی کودک است، یک دقیقه عملیات احیا را انجام دهید، سپس اورژانس را بگیرید. برای کمک فریاد بزنید. قربانی را ترک نکنید. فوراً تنفس دهان به دهان را آغاز کنید. اگر قلب ضربان ندارد، ماساژ قلبی بدهید. عملیات احیا را تا زمان رسیدن کمک ادامه دهید.
درمان
- به همراه اعضای خانوادهتان احیای قلبی ـ ریوی (CPR) را فرابگیرید. برای اطلاعات بیشتر با نزدیکترین مرکز بهداشتی یا بیمارستان تماس حاصل کنید. با فراگیری احیای قلبی ـ ریوی ممکن است بتوانید جان یک نفر را در آینده نجات دهید.
- اگر مشکل قلبی دارید، یا در خطر بروز مشکل قلبی هستید، یک گردنآویز یا دستبند مخصوص همراه داشته باشید تا در مواقع اورژانس بتوان به سرعت به مشکل شما پی برد.
- پس از اینکه با احیای قلبی ـ ریوی ضربان قلب برگشت، از اکسیژن اگر در دسترس است استفاده کنید (اکسیژن اورژانس ممکن است در مغازه جوشکاران موجود باشد).
- دارو برای درمان علت زمینهساز ایست قلبی، پس از اینکه فاز بحرانی سپری شد.
- پس از بهبودی، فعالیتها باید تدریجاً از سر گرفته شوند. فعالیت جنسی و رانندگی پس از موافقت پزشک میتوانند آغاز شوند.
- به فردی که علایم ایست قلبی دارد، مایعات یا غذا ندهید. بیمار ممکن است خفه شود.
زمان انجام عملیات احیاء
بیشترین شانس برای زنده ماندن ارگانهای حیاتی بدن خصوصاً مغز در صورت ایست قلبی و تنفسی 3 الی 4 دقیقه است و در این فرصت باید سریعاً اقدامات اولیه برای مصدوم انجام شود. حداکثر زمان انجام عملیات احیای قلبی – ریوی در منابع علمی مختلف ، گوناگون ذکر شده ؛ اما مدت زمانی بین 30 تا 45 دقیقه زمانی مناسب به نظر میرسد که پس از این مدت اگر عملیات احیاء موفق به نجات مصدوم یا بیمار نگردید، میتوان از ادامه عملیات خودداری نمود.
احیای قلبی – ریوی (CPR)
همان گونه که ذکر شد چنانچه پس از وقوع ایست قلبی و تنفسی در کمتر از 4 دقیقه به فرد مصدوم رسیدگی شود و عملیات احیاء وی شروع گردد شانس زنده ماندن وی بالا خواهد رفت. قبل از شروع عملیات احیای قلبی – ریوی باید مطمئن شد آیا فرد واقعاً دچار ایست قلبی – ریوی شده است یا خیر، چرا که انجام عملیات احیای قلبی – ریوی بر روی فردی که دچار ایست قلبی نشده باشد، میتواند منجر به ایست قلبی و مرگ وی شود و انجام ماساژ قلبی و دادن تنفس مصنوعی صرفاً در مواردی باید انجام شود که یا ایست کامل قلبی و تنفسی صورت گرفته باشد و یا وضعیت ضربان قلب و تنفس به گونهای مختل باشد که باعث اختلال و افت شدید هوشیاری ، بیهوشی مصدوم ، کبودی صورت و لبها و بروز اختلال شدید در علائم حیاتی شده باشد و با ادامه حیات وی منافات داشته باشد.
مراحل عملیات احیا
1- بیمار را به پشت بخوابانید و او را صدا بزنید و به آرامی تکان دهید تا پاسخ به تحریک مشخص شود.
2- اگر بیمار بدون پاسخ باشد راههای تنفسی او را کنترل کنید. چنانچه راه تنفسی بسته است با کمک انگشت راه تنفسی وی را باز کنید و چنانچه راه تنفسی باز است ولی بیمار نفس نمیکشد تنفس مصنوعی را شروع کنید.
3- در صورتی که از صدمه ندیدن مهرههای گردنی مصدوم مطمئن هستید، گردن مصدوم را به جلو و سر او را به عقب خم نمایید تا مسیر راه هوایی مصدوم در بهترین و مستقیمترین وضعیت واقع شود و چانه مصدوم را بالا و جلو بیاورید. در صورت صدمه دیدن مهرههای گردنی بدون حرکت دادن به سر و گردن مصدوم ، با قرار دادن شستها روی چانه فک پایینی مصدوم را به سمت جلو و بالا آورید تا ضمن باز شدن دهان ، مسیر راه هوایی نیز مستقیم قرار گیرد.
4 - دو تنفس مناسب دهان به دهان به وی بدهید.
5- نبضها را لمس نمایید. اگر ضربان نبضها لمس شود باید به تنفس مصنوعی ادامه داد و اگر لمس نشود، ماساژ قلبی باید شروع شود.
6- جهت انجام ماساژ قلبی ، دست چپ خود را به حالت ضربدر پشت دست دیگر گذاشته ، پاشنه دست راست را بر روی جناق سینه به اندازه دو بند انگشت بالاتر از محل دو شاخه شدن جناق قرار دهید. آرنجها نباید خم شوند. به کمک وزن بدن فشار محکمی به قفسه سینه وارد کنید تا جناق سینه به اندازه تقریبی 4 الی 5 سانتیمتر به داخل برود. تعداد مفید ماساژ قلبی باید حدود 100-80 بار در دقیقه باشد و به ازای هر 15 ماساژ قلبی 2 تنفس مصنوعی با روش دهان به دهان داده شود.
در صورتی که فرد دیگری به امدادگر کمک میکند باید به ازای هر 5 ماساژ قلبی یک تنفس مصنوعی داده شود. امروزه بر اساس نظر متخصصین و بسیاری از مراجع علمی در عملیات احیای قلبی – ریوی دو نفره نیازی به قطع ماساژ قلبی برای انجام تنفس مصنوعی نیست و همزمان با انجام ماساژ قلب توسط یک فرد ، فرد دیگر میتواند تنفس مصنوعی را انجام دهد.
7- پس از گذشت یک دقیقه عملیات را به مدت 4-5 ثانیه جهت لمس نبض گردنی متوقف نمایید. اگر نبض لمس شود ماساژ قلبی را قطع نمایید و چنانچه تنفس هم برقرار شده باشد تنفس مصنوعی را متوقف کنید. در صورت عدم لمس نبض و عدم برقراری تنفس خود به خودی ماساژ قلبی و تنفس مصنوعی را مجدداً شروع کنید و هر 3 دقیقه یک بار عملیات را جهت لمس نبضها به مدت 4-5 ثانیه متوقف نمایید.
عملیات احیا در کودکان
در شیرخواران (زیر یک سال) تنفس به روش «دهان» به «دهان و بینی» است یعنی دهان امدادگر روی بینی و دهان کودک قرار میگیرد. و تنفس مصنوعی با شدت و حجم ملایمتر از بالغین که باعث پارگی ریه کودک نشود انجام میشود. در کودکان بالای یک سال ، مانند بزرگسالان ، تنفس دهان به دهان انجام میشود ولی با شدت و حجم ملایم و متوسط. برای شیرخواران در هنگام ماساژ قلبی فقط از فشار روی جناق سینه با 2 انگشت اشاره و میانی استفاده میشود و در کودکان بالای یک سال فقط از فشار یک دست استفاده میشود تا صدمهای به قلب و ارگانهای داخلی نرسد. در ضمن در انجام عمل احیای قلبی – ریوی چه به شکل یک نفره و چه به شکل 2 نفره برای افراد زیر 8 سال به ازای هر 5 ماساژ قلبی یک تنفس مصنوعی لازم است.
نکات مهم احیا
- فرد را نباید روی سطح نرم مثل تشک یا تختخواب بخوابانید، بلکه سطح سختی مثل کف اتاق بهتر است.
- در تنفس دهان به دهان باید بینی مصدوم را با دو انگشت خود ببندید تا هوایی که به ریهها دمیده میشود مستقیماً از آن خارج نشود.
- موقعیت سر و گردن را درست تنظیم کنید.
- طی عملیات احیاء فردی را جهت تماس با اورژانس یا پزشک مأمور نمایید.
- باید دهان شما با دهان مصدوم کاملاً مماس باشد تا هوایی از بین آنها خارج نشود. برای پیشگیری از انتقال بیماریها در حین انجام تنفس مصنوعی میتوان از ماسک ویژه این کار یا پارچه توری مناسب استفاده نمود.
- عملیات احیاء را تا زمانی که فرد با تجربه یا پزشک بر بالین بیمار برسد و یا تا زمانی که وی به درمانگاه منتقل شود ادامه دهید.
- چنانچه مصدوم مشکوک به ضایعه نخاعی است، سر را مختصری به عقب کشیده به آرامی کمی به عقب خم نمایید سپس تنفس مصنوعی و ماساژ قلبی را ادامه دهید.
ویرایش توسط azadeh : 2008/11/11 در ساعت 17:02
-
کلمات کلیدی این موضوع
 مجوز های ارسال و ویرایش
مجوز های ارسال و ویرایش
- شما نمیتوانید موضوع جدیدی ارسال کنید
- شما امکان ارسال پاسخ را ندارید
- شما نمیتوانید فایل پیوست کنید.
- شما نمیتوانید پست های خود را ویرایش کنید
-
مشاهده قوانین
انجمن