-
 مدیر بازنشسته
مدیر بازنشسته
 شرح بيماريها... پ
شرح بيماريها... پ
پاركينسون
اين بيماري همان لرزش در وضعيت استراحت است كه شيوع آن بيشتر در سنين پيري است اما در جوانان هم ديده ميشود.
شيوع آن در تمام مناطق دنيا يكسان است يعني درصد شيوع بيماري با تغيير در منطقه خيلي فرق نميكند.
بطور كلي اين بيماري بر اثر از بين رفتن سلولهاي ترشح كننده ماده اي به نام دوپامين ( كه يك انتقال دهنده عصبي است) رخ ميدهد.
ویرایش توسط azadeh : 2008/11/13 در ساعت 16:59
-
کاربر روبرو از پست مفید azadeh سپاس کرده است .
-
 مدیر بازنشسته
مدیر بازنشسته
پرفشاري خون- هيپرتانسيون
پرفشاري خون يا فشار خون بالا، عارضه اي است كه در آن فشار خون بطور مزمن بالاتر از حد طبيعي است. در گذشته به آن پرفشاري شرياني (hypertension arterial) گفته ميشد.
فشار خون به دو نوع اوليه و ثانويه وجود دارد.
پرفشاري اوليه به معناي آن است كه دليل طبي مشخصب براي ايجاد اين بيماير پيدا نشده است.
پرفشاري ثانويه به معناي آن است كه فشار خون بالا ناشي از عارضه اي ديگر از جمله بيماريهاي كليوي يا تومورهاي خاص است.
فشار خون بالاي مقاوم يا پايدار از عوامل خطرساز مهم براي سكته هاي مغزي، سكته هاي قلبي و آنوريسم شرياني و مهمترين دليل نارسايي مزمن كليه است.
علايم:
شروع فشارخون بالا قبل از 20 سالگي يا بعد از سن 50 سالگي
حملات گر گرفتگي
نبض تند
عدم تحمل به گرما
سطوح خيلي بالاي فشار خون بالاتر از 180/120 mmhg
صدمه به چشمها، كليه ها يا قلب
سطح پايين پتاسيم در خون
صداي همهمه بلند در شكم
سابقه خانوادگي
بيماري كليوي
پاسخ ناكافي به درماني كه معمولا بايد موثر باشد.
-
کاربر روبرو از پست مفید azadeh سپاس کرده است .
-
 مدیر بازنشسته
مدیر بازنشسته
پركاري تيروييد
اطلاعات اوليه
توضيح كلي
پركاري تيروييد عبارت است از فعاليت بيش از حد طبيعي غده تيروييد، كه هورمون هاي مترشحه از آن در تنظيم تمام كارهاي بدن نقش دارند. در نتيجه اين فعاليت بيش از حد، توليد هورمون هاي تيروييد افزايش مي يابد. شايع ترين نوع پركاري تيروييد، بيماري گريوز ناميده مي شود. پركاري تيروييد، بزرگسالان 50-20 ساله و عمدتاً زنان را گرفتار مي كند.
علايم شايع
فعاليت بيش از اندازه
احساس گرما يا داغي در تمام زمان ها
لرزش
تعريق
خارش پوست
تند، نامنظم و كوبنده بودن ضربان قلب
كاهش وزن علي رغم اين كه فرد زيادتر از حد عادي غذا مي خورد. البته در افراد مسن ممكن است افزايش وزن ديده شود.
اضطراب و بي قراري قابل توجه
گاهي بيرون زدگي چشم ها و دو تا ديدن گاهي اسهال
گاهي ريزش مو
گاهي گواتر (بزرگ شدن غده تيروييد)
علل
اختلالات خودايمني (بدن پادتن هايي توليد مي كند كه باعث تحريك توليد مقادير بيش از حد طبيي هورمون هاي تيروييدي مي شود).
گرهك ها يا تومورهاي تيروييد
تيروييديت (التهاب غده تيروييد)
عوامل افزايش دهنده خطر
سابقه خانوادگي پركاري تيروييد
استرس
جنس زن
ساير اختلالات ايمني
پيشگيري
راه خاصي براي پيشگيري از آن وجود ندارد.
عواقب مورد انتظار
معمولاً با دارو يا جراحي قابل معالجه است . شش ماه فرصت دهيد تا بيماري خوب شود. برخي از انواع پركاري تيروييد ممكن است بدون درمان هم خوب شوند.
عوارض احتمالي
نارسايي احتقاني قلب
«طوفان تيروييد» كه عبارت است از بدتر شدن ناگهاني تمام علايم . اين يك اورژانس تهديدكننده زندگي است .
تشخيص اشتباه به عنوان يك واكنش اضطرابي رواني
درمان
اصول كلي
بررسي هاي تشخيصي ممكن است شامل آزمايش خون و بررسي هاي راديواكتيو مثل اندازه گيري برداشت يد 131 توسط تيروييد باشد.
درمان مناسب به اندازه گواتر، علل ، سن ، و مدت زماني كه جراحي مي تواند به تأخير افتد (در صورتي كه كانديد عمل جراحي باشيد) بستگي دارد.
پركاري تيروييد را در اكثر بيماران مي توان با دارو كنترل نمود.
عمل جراحي براي برداشتن قسمتي از تيروييد در بعضي از بيماران توصيه مي شود.
داروها
داروهاي ضد تيروييد براي مهار فعاليت تيروييد
مسدودكننده هاي بتا آدرنرژيك براي كم كردن تعداد ضربان قلب افزايش يافته
يد راديواكتيو، كه سلول هاي تيروييد را به طور انتخابي نابود مي سازد.
فعاليت
حتي المقدور فعاليت خود را محدود نماييد تا اين كه بيماري تحت كنترل درآيد. فعاليت هاي خود را برحسب شدت بيماري تنظيم كنيد.
رژيم غذايي
رژيم غذايي حاوي پروتئين زياد داشته باشيد تا بافت هاي از دست رفته در اثر فعاليت بيش از حد تيروييد بازسازي شوند.
اگر اضافه وزن داريد، يك رژيم لاغري مناسب بگيريد.
در اين شرايط به پزشك خود مراجعه نماييد
اگر شما يا يكي از اعضاي خانواده تان علايم پركاري تيروييد را داريد.
اگر علايم به طور ناگهاني بدتر شوند، خصوساً پس از جراحي
اگر دچار علايم جديد و غير قابل توجيه شده ايد. داروهاي مورد استفاده در درمان ممكن است عوارض جانبي به همراه داشته باشند.
-
کاربر روبرو از پست مفید azadeh سپاس کرده است .
-
 مدیر بازنشسته
مدیر بازنشسته
 پوکی استخوان
پوکی استخوان
پوکی استخوان (Osteoprosis)یک بیماری شایع متابولیک استخوان بوده و در آن کاهش عمومی و شدید در توده استخوانی (پوک شدن استخوان) بوجود میآید. که در آن عناصر تشکیل دهنده استخوان از نظر کیفیت تغییر نمیکند، ولی از نظر کمیت کاهش مییابد. در این بیماری به فعالیت استئوکلاسته افزوده میشود. استئوپورزپیری ، پدیده فیزیولوژیکی نزد افراد مسن محسوب میشود. این بیماری وقتی بروز میکند که کاهش توده استخوان بیش از حد سریع باشد. در ضمن خانمها بسیار بیشتر از آقایان دچار پوکی استخوان میشوند. و همینطور با افزایش سن احتمال بروز پوکی استخوان بیشتر میشود.
علل ابتلا به پوکی استخوان
آسیب شناسی دقیق استئوپورز ناشناخته است. عوامل مستعد کننده عبارتند از:
- کاهش و از بین بردن فعالیت عضو به علت حرکت طولانی مدت.
- رژیمهای غذایی با کمبود مواد پروتئین ، دریافت ناکافی کلسیم ، کمبود ویتامین D و مصرف زیاد کافئین.
- شروع یائسگی: استروژنهورمون زنانهای که از کاهش توده استخوان جلوگیری میکند. تولید استروژن در تخمدانها بعد از یائسگی متوقف میشود، در نتیجه از دست رفتن توده استخوان تسریع میشود. زنانی که یائسگی زودرس دارند (قبل از 45 سالگی)، مانند بانوانی که تخمدانهای آنها با جراحی از بدن خارج شده است، بیشتر در معرض ابتلاء به پوکی استخوان هستند.
- سابقه خانوادگی: وراثت بر میزان استخوانهای شما و سرعت از دست رفتن آنها تاثیر دارند.
- استخوانهای کوچک: بانوانی که دارای استخوانهایی کوچک بوده یا کوتاه قد و یا لاغر هستند به خاطر وجود توده استخوانی کمتر، به بروز پوکی استخوان مستعدترند.
- پیشنیه قومی: بانوان اروپای شمالی یا آسیایی تبار بیشتر در معرض ابتلاء به پوکی استخوان هستند.
- بعضی بیماریها: بیماریهایی نظیر تیروئید، کلیه و برخی سرطانها ممکن است به پوکی استخوان منتهی شوند.
- تجویز بعضی داروها به مدت طولانی مثل کورتیکواستروئیدها و هپارین.
علایم بالینی
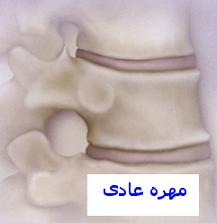
توده استخوانی هر فرد معمولا در 30 تا 35 سالگی به بیشترین میزان خود میرسد. پس از این سن ، کاهش توده استخوان به صورت یک روند طبیعی پیری آغاز میشود. 50 درصد افراد بیش از 65 درصد سال سفید پوست استئوپروز داشته و فقط در 20 درصد از این افراد علایم بالینی وجود دارد. 30 درصد افرادی که به سن 75 سالگی رسیدهاند، دچار شکستگی ناشی از استئوپروز میشوند. شایعترین علل این شکستگیها عبارتند از: جسم مهرهها ، لگن ، گردن ، استخوان ران ، انتهای فوقانی بازو و انتهای تحتانی ساعد ، علاوه بر شکستگیهای این بیماران از درد کمر ، پشت و قوزدار شدن پشت شکایت دارند. ولی برخلاف استئومالاسی ، مبتلایان از ضعف عمومی و ضعف عضلانی شکایتی ندارند.
در بعضی از موارد استئوپروز و استئومالاسی تواما وجود دارد. دفورمیتی قفسه سینه به صورت کوتاهی قامت ، مشکل دولاشدن (خم شدن به سمت جلو) ، کیفوز مشخص ستون مهرهای سینهای که ممکن است در پشت ایجاد شود. بدشکلی ستون مهرهای و فضای دندهای ممکن است باعث نارسایی تنفسی شود.به علت ناتوانی در بهبودی از آسیبهای وارده ممکن است دچار پوکی استخوان شوید، بدون آنکه از بیماری خود اطلاع داشته باشید به همین دلیل است که پوکی استخوان بیماری بیسر و صدا نامیده میشود.
پوکی استخوان
در مراحل اولیه بروز پوکی استخوان، علایم به ندرت ظاهر میشود، که این امر تشخیص بیماری را دشوار میکند. پوکی استخوان در مراحل بعدی موجب بروز مشکلات ذیل میشود. شکستگی مفاصل ران ، کمر و ستون مهرهها که غالبا این اولین علامت است. کمردرد شدیدی در یک نقطه خاص که نشانه یک شکستگی میباشد. قوز کردن پشت که موجب انحنای پشت یا قوز درآوردن میشود. کوتاه شدن قد در اثر پوکی استخوان در طی سالهای متمادی ایجاد میشود.
عوامل خطری قابل کنترل
- وزن: وزن کم بانوان بسیار لاغر که عادت ماهانه آنها را مختل کند، این خانمها در معرض خطر پوکی استخوان قرار میگیرند، (زنانی که دارای اضافه وزن هستند معمولا در معرض خطر نیستند ولی احتمال ابتلاء به ناراحتیهای دیگر در آنها زیادتر است).
- ورزش نکردن: نداشتن فعالیت، کاهش توده استخوان را تسریع میکند. ورزش مناسب به افزایش مقدار استخوان و سلامتی بیشتر شما کمک میکند. مصرف مشروب و یا نوشابههای کافئیندار این مواد در استفاده بدن شما از کلیسم اختلال ایجاد میکنند. همچنین افرادی که مشروب مصرف میکنند غالبا برنامه غذایی نامناسبی داشته و کم ورزش میکنند.
- کمبود کلسیم در برنامه غذایی: کلسیم استخوانها را قدرتمند میکند. اگر به قدر کافی کلسیم مصرف نمیکنید بدن شما سلولهای استخوانی را تخریب میکند تا کلسیم مورد نیاز خود را به دست آورد.
- سیگار کشیدن: زنانی که سیگار میکشند بیشتر از خانمهایی که سیگار نمیکشند دچار پوکی استخوان (و سایر بیماریها) میشوند.
- بعضی داروهای تجویزی نظیر کورتیکواستروئیدهای خوراکی که معمولا برای درمان آسم و آرتروز مصرف میشود.
- برنامه غذایی پروتئین - کمبود ویتامین D (ویتامین D به بدن شما کمک میکند تا از کلسیم برای ساختن استخوانهای محکم استفاده کنید).
ارزیابی تشخیصی
علایم رادیولوژی
کاهش تراکم استخوان ، همچنین کاهش تعداد و صفحات تیغههای استخوان که بخصوص در جسم مهرهها ، گردن و استخوان ران مشهود است. فضای بین مهرهای افزایش یافته و سطح بالایی و پایینی جسم مهره گرد میشود. شکستگی مرضی در مهرهها باعث مقعرالطرفین شدن شکل آنها میگردد.
علایم آزمایشگاهی
کلسیم ، فسفر و آلکالین فسفاتاز سرم طبیعی است. بیوپسی استخوان به تشخیص کمک میکند.
آزمایشهای سنجش تراکم استخوان
این آزمایشها برای تشخیص و پیگیری درمان پوکی استخوان ، دقیقتر از عکسبرداری با اشعه هستند. پرتوهای ایکسمعمولا برای تشخیص پوکی استخوان مورد استفاده قرار نمیگیرند. این پرتوها که به دلایل دیگری استفاه میشود ممکن است پوکی استخوان را نیز در حالتی که حدود 25 تا 40 درصد توده استخوان از بین رفته باشد نشان دهد. بله ولی این امر دشوار است در بیشتر موارد پوکی استخوان تشخیص داده نمیشود تا این که فرد دچار شکستگی استخوان شود.
شیوه درمان
در صورت مشخص بودن علت استئوپروز باید آن را درمان کرد. هدف از درمان ، جلوگیری از پیشرفت بیماری و کمک به بهبود آن میباشد. تغییر در رژیم غذایی ، مواد پروتئینی ، کلسیم مکمل ، املاح و ویتامینها و مخصوصا ویتامین D باید، مقدار کافی از راه غذایی و دارویی به این بیماران داده شود. کلسی تونین ، از دست دادن استخوان را مهار میکند. تجویز استروژن یا استروژن همراه با پروژسترون و اندروژن و املاح فلوئور در درمان این بیماران موثر است. اگر چه از علایم هشدار دهنده مهم در شما بروز نکرده باشد، ممکن است مبتلا به پوکی استخوان شده باشید. گرچه پوکی استخوان را نمیتوان بطور قطعی درمان کرد، ولی درمان نسبی آن امکانپذیرست.
-
کاربر روبرو از پست مفید azadeh سپاس کرده است .
-
 مدیر بازنشسته
مدیر بازنشسته
 پوسيدگي دندان
پوسيدگي دندان
پوسيدگي دندان نوعي بيماري است. در اين بيماري بافت سخت دندان (مينا و سپس عاج) در اثر ترشح اسيد از باكتريهاي پوسيدگي زا (عمدتا استرپتوكوك موتان) مواد معدني، كلسيم و فسفر را از دست داده و به تدريج از بين ميروند.
پوسيدگي دندان مرحله غير قابل برگشت در فرآيند حل شدن مواد معدني مينا توسط اسيد محسوب شده و درمان آن تنها راه جايگزيني بافت سخت از دست رفته دندان با مواد ترميمي دندانپزشكي امكان پذير مي باشد.
اگر پوسيدگي تاج دندان به موقع متوقف و جايگزين نشود و پوسيدگي به ريشه دندان برسد، نياز به درمان ريشه (rct يا عصب كشي) ميباشد و در موارد شديدتر ممكن است حتي نياز به خارج كردن يا اصطلاحا كشيدن دندان باشد.
-
کاربر روبرو از پست مفید azadeh سپاس کرده است .
-
 مدیر بازنشسته
مدیر بازنشسته
 پيلونفريت يا عفونت كليه
پيلونفريت يا عفونت كليه
عفونت کلیه در اثر هجوم باکتری به کلیه اتفاق افتاده و به نام پیلونفریت معروف است و شامل انواع پیلونفریت حاد و مزمن و پیلونفریت آمفیزماتو میباشد. بعضی اوقات عفونت کلیه به شکل آبسه کلیه میباشد.
راههای انتقال عفونت به کلیه
- عفونت بالارونده از مجرا : یعنی میکروب عفونتزا از قسمتهای پایینی دستگاه ادراری به کلیه رفته و ایجاد عفونت میکند. این حالت در صورت وجود انسداد در مسیر ادراری (ناشی از سنگ و اختلال ساختمانی) و یا اختلال عملکرد دستگاه ادراری و ریفلاکس (برگشت ادراری) بیشتر اتفاق میافتد.
- انتشار از طریق خون : که در نوزادان نقش مهمی دارد و در بزرگسالان به ندرت این راه نقش دارد. و در این حالت معمولا آبسه کلیه ایجاد میشود.
- انتشار از طریق کانال لنفاوی ، نادر است و شواهد اندکی در این رابطه وجود دارد.
- انتشار مستقیم عفونت از اعضاء مجاور : مثلا در آبسه داخل شکمی یا بیماری التهابی لگنی ، عفونت ممکن است به کلیه منتقل شود.
عفونت حاد کلیه
پیلونفریت حاد نوعی عفونت باکتریال کلیه است که سبب التهاب بافت و لگنچه کلیه میشود. شایعترین علت ایجاد پیلونفریت حاد باکتری اشیرشیاکلی E.Coli میباشد (در 80% موارد) از دیگر ارگانیسمهای عامل میتوان به میکروبهای کلبسیلا ، پروتئوس ، سودومونا ، انتروباکتر و ... اشاره کرد. معمولا عامل عفونتزا از بخشهای پایینی دستگاه ادراری به بالا صعود میکند و سبب درگیری کلیه میشود. وجود ریفلاکس (برگشت ادراری به کلیه) موجب افزایش ریسک پیلونفریت حاد میشود. گسترش خونی عفونت معمولا به دنبال عفونت خون با استافیلوکوک (سپتی سمی) روی میدهد در این حالت بیشتر احتمال دارد که آبسه کلیه ایجاد شود.
علایم
- شروع ناگهانی تب و لرز
- درد یک طرفه یا دو طرفه پهلو
- علائم عمومی (سردرد ، درد عضلانی و ضعف عمومی و بیحالی)
- سوزش ادرار ، تکرر ادرار و فوریت در ادرار کردن و ادرار کدر یا خونی و بدبو
- تهوع و استفراغ
- درد شکمی (کودکان معمولا درد پهلو ندارند و از درد شکمی شکایت دارند)
تشخیص
- در آزمایش خون افزایش گلبولهای سفید وجود دارد.
- در آزمایش ادرار ، گلبولهای سفید و باکتری و گلبولهای قرمز و کست گلبولهای سفید و نوتروفیلهای درشت دیده میشود (زیر میکروسکوپ)
- کشت ادرار همواره مثبت است و معمولا رشد قابل توجه عامل بیماری را (در محیط کشت) نشان میدهد.
- کشت خون در 3/1 بیماران مثبت است.
- در موارد مشکوک یا عارضه دار از سیتیاسکن و سونوگرافی استفاده میشود. در این بیماران بیشترین توجه به تشخیص انسداد سیستم ادراری بوسیله سنگ و ... است و سونوگرافی برای این منظور مفید است.
درمان
درمان با سیپروفلوکساسین یا افلوکساسین و یا کوتریموکسازول صورت میگیرد و پس از انجام آزمونهای حساسیت میکروب به این داروها (آنتی بیوگرام) در صورت لزوم دارو عوض شده و درمان 10 تا 14 روز ادامه مییابد. در صورتی که بیمار بدحال باشد در بیمارستان بستری شده و تزریق آنتیبیوتیک انجام میشود. و بعد از 5-3 روز آنتیبیوتیک خوراکی داده میشود و تا 14 روز ادامه پیدا میکند. اگر کشت خون بیمار مثبت باشد دوره درمان طولانیتر خواهد بود.
در صورت وجود آبسه کلیه ، انسداد مسیر ادراری و یا اختلال دستگاه ادراری این عوامل باید برطرف شود.
فرجام عفونت
پیلونفریت حاد در بالغین معمولا اسکار (اثر جوشخوردگی و ترمیم) کلیوی یا آسیب پایدار بر جای نمیگذارد ولی در کودکان به علت عدم تکامل رشد کلیه ، عفونت کلیه میتواند اسکار ایجاد کند و بطور دائم عملکرد کلیه را مختل کند.
عفونت مزمن کلیه
پیلونفریت مزمن با ایجاد اسکار و آتروفی (کوچک شدن) کلیه که به نارسایی کلیه میانجامد، مشخص میشود. و در صورتیکه عفونت حاد وجود نداشته باشد بیمار بدون علامت خواهد بود. و بعد از ایجاد نارسایی کلیه ، علایم مربوط به آن و افزایش فشار خون ظاهر خواهد شد. اختلال زمینهای (در ساختمان یا عملکرد) دستگاه ادراری باضافه عفونتهای مکرر مسئول ایجاد پیلونفریت مزمن هستند و عواملی مانند دیابت ، سنگ کلیه ، آسیب کلیه ناشی از داروها نیز گاهی دخالت دارند.
تشخیص
ممکن است آزمایش ادرار کاملا طبیعی باشد در صورتیکه عفونت فعال باشد و باکتری در ادرار وجود داشته باشد کشت مثبت میشود. تشخیص با رادیوگرافی ساده شکم و با دیدن کلیههای کوچک شده و حدود نامنظم کلیه داده میشود. همچنین در اوروگرافی وریدی ، اختلال در ترشح ماده حاجب وجود دارد و اسکار کلیه مشاهده میشود.
درمان
تخریب کلیه غیر قابل برگشت است. البته با شناسایی اختلال ساختمانی دستگاه ادراری و رفع آن و پیشگیری از عفونتهای مکرر میتوان از آسیب بیشتر کلیه جلوگیری کرد. در صورت موفق نبودن درمان طبی ، درمان به کمک جراحی و رفع اختلال زمینهای صورت میگیرد.
پیلونفریت آمفیزماتو
یک عفونت تخریب کننده کلیه بوده و از خصوصیات آن وجود گاز در داخل و اطراف کلیه است این نوع عفونت بیشتر در دیابتیها شایع است (90-80 درصد این بیماران دیابت دارند). و درصدی هم بدنبال انسداد سیستم ادراری ناشی از سنگ یا نکروز پاپیلری دچار این عفونت میشوند. برای درمان ، این بیماران باید آنتیبیوتیک وریدی دریافت نمایند و قند خون این افراد سریعا باید کنترل شود و در صورت وجود انسداد باید برطرف گردد.
آبسه کلیوی
آبسه کلیوی زمانی ایجاد میشود که عامل میکروبی به همراه سلولهای التهابی بدن فرد و چرک حاصل از آنها ، تجمع پیدا کرده و تودهای را تشکیل میدهد که اطرافش پوشش خاصی دارد و این عفونت به بیرون راه ندارد. علایم آن مثل پیلونفریت حاد است و تشخیص قطعی با سیتیاسکن داده میشود.
درمان
درمان آبسه در گام اول تزریق وریدی آنتیبیوتیک میباشد، در صورتیکه با درمان دارویی بهبودی حاصل نشود، تخلیه آبسه با سوزن زیر دید سونوگرافی انجام میشود.
-
کاربر روبرو از پست مفید azadeh سپاس کرده است .
-
 مدیر بازنشسته
مدیر بازنشسته
 پسوريازيس
پسوريازيس
پسوريازيس چيست؟
پسوريازيس يك بيماري مزمن پوستي است كه نام آن از كلمه اي يوناني به معني «خارش» گرفته شده است. در اين بيماري ناحيهاي از پوست، ملتهب شده و برجسته ميشود، كه با قرمزي پوست و خارش همراه است و روي آن نيز پوستههاي نقره اي رنگ ديده ميشود. پوست سر، آرنجها و پشت بدن بيشتر در معرض اين بيماري قرار دارند.
گاهي شدت پسوريازيس آنقدر خفيف است كه بيمار اصلاً از ابتلا به آن آگاه نيست. از سوي ديگر گاهي اين بيماري آنقدر شديد ميشود كه نواحي گستردهاي از بدن را ميپوشاند.
خوشبختانه امروزه، پزشكان قادرند حتي شديدترين موارد پسوريازيس را نيز تحت كنترل درآورند.
بيماري پسوريازيس مسري نيست و از شخصي به شخص ديگر منتقل نميشود ولي در افرادي كه يكي از اعضاي خانوادة آنها به اين بيماري مبتلا است، بيشتر بروز ميكند. شيوع اين بيماري بين 1 تا 2 درصد كل جمعيت ميباشد، بنابراين در ايران حداقل 600 هزار نفر به اين بيماري مبتلا ميباشند.
علت ابتلا به پسوريازيس چيست؟
علت ايجاد اين بيماري ناشناخته است ولي عامل وراثت در ابتلا به اين بيماري نقش مهمي دارد. با اينحال، تحقيقات اخير، به وجود نوعي ناهنجاري در فعاليت گلبولهاي سفيد در جريان خون اشاره ميكند كه ميتواند آغاز كنندة فرآيند التهاب در پوست باشد و موجب افزايش سرعت پوسته ريزي شود. سرعت ريزش سلولهاي پوست در اين بيماري گاهي به سه تا چهار روز يكبار هم ميرسد (يعني 5 تا 10 برابر سريعتر از حالت طبيعي). بيماران اغلب حدود 10 تا 14 روز پس از ايجاد بريدگي، خراشيدگي، سائيدگي و يا آفتاب سوختگي شديد در پوست، متوجه پيدايش ضايعات جديدي بر روي بدن خود ميشوند كه همان پسوريازيس است.
پسوريازيس ممكن است توسط عواملي نظير عفونتها، از جمله عفونت استرپتوكوكي حلق و همچنين بعضي از داروها مجدداً فعال شود. اين بيماري معمولاً در فصل زمستان به علت خشكي پوست و كاهش تابش نور آفتاب بوجود ميآيد. پسوريازيس به شكلهاي متعددي از نظر شدت، طول دوره بيماري، منطقه درگيري و اشكال پوستهها بروز ميكند.
علايم پسوريازيس
شايعترين علامت پسوريازيس به صورت برجستگيهاي كوچك قرمز رنگ است. بتدريج اين ضايعه بزرگتر شده و سطح آن پوسته پوسته ميشود. در حاليكه پوستههاي سطحي براحتي جدا شده و ميريزند، پوستههاي زيرين برداشته شوند، پوسته زير آنها دردناك شده و خونريزي خواهد كرد. بتدريج اين نواحي قرمز، رشد كرده و گاهي حتي كاملاً وسيع و چشمگير ميشوند.
پسوريازيس در نقاط مختلف بدن ميتواند به اشكال مختلفي ديده شود:
• آرنجها، زانوها، نشيمنگاه، ناحيه تناسلي، بازوها، پاها، پوست سر و ناخنها نواحي هستند كه بيش از ساير نقاط بدن به پسوريازيس مبتلا ميشوند. پسئريازيس معمولاً دو طرف بدن را به طور قرينه مبتلا ميكند.
• روي ناخنهاي مبتلا به پسوريازيس فرورفتگيهاي كوچكي به چشم ميخورد. ناخنها ممكن است شل يا ضخيم و خميده شوند. اصولاً درمان پسوريازيس ناخن مشكل است.
• پسوريازيس معكوس، زيربغل، پستانها و نواحي چيندار بدن در مجاورت كشالهران، نشيمنگاه و ناحيه تناسلي را مبتلا ميكند.
• پسوريازيس قطرهاي معمولاً كودكان و بالغين جوان را مبتلا ميكند. در اين نوع بيماري اغلب بدنبال يك گلو درد، از تعداد زيادي نقاط كوچك قرمز رنگ و قطره مانند پوشيده ميشود. اين بيماري معمولاً خودبهخود طي چند هفته تا چند ماه خوب شده و علايم آن محو ميشوند.
• حدود 30 درصد از بيماران مبتلا به پسوريازيس، دچار درد و التهاب به حدي است كه باعث ناتواني بيمار ميشود. در بعضي از افراد، در صورت گرفتاري شديد پوست، شد گرفتاري مفاصل هم افزايش مييابد. گاهي با بهبود ضايعات پوستي، از شدت درد مفاصل هم كاسته ميشود.
درمان پسوزياريس چگونه است؟
به علت شناخته نشدن علت بيماري، هنوز درمان قطعي براي اين بيماي وجود ندارد. روشهاي مختلف درماني براي بيماري پسوريازيس وجود دارد كه براساس سن بيمار، شدت و وسعت بيماري، سلامت عمومي بيمار و شرايط اقتصادي، اجتماعي او بايد درمان مناسبي براي بيماري انتخاب گردد. گاهي بيمار بتدريج به يك درمان مقاوم ميشود كه بايد درمان وي را تغيير داد و يا روش ديگري به عنوان مكمل به آن افزود. به هر حال درمان بيماري پسوريازيس بسيار طولاني بوده و نيازمند مراجعات مكرر به متخصص پوست ميباشد.
هدف از درمان، كاستن التهاب وكند كردن سرعت تقسيم سلولهاي پوست است. كرمهاي مرطوب كننده و لوسيونها با نرم كردن پوستهها به كنترل خارش كمك ميكنند. رعايت رژيمهاي غذايي خاص در درمان پسوريازيس تأثيري نداشته است.
معمولاً در مواردي كه بيماري محدود ميباشد، از داروهاي موضعي كه محتوي تركيبات كورتون، ويتامين D صناعي، قطران يا آنترالين هستند، استفاده ميشود. به اين داروها ممكن است استفاده از نور طبيعي آفتاب يا نور ماوراءبنفش نيز افزوده شود. در موارد خيلي شديد پسوريازيس، ممكن است نياز به مصرف داروهاي خوراكي همراه و يا بدون استفاده از نور درماني باشد.
اگر چه قرار گرفتن در معرض نور خورشيد به بسياري از بيماران در تخفيف علايم بيماري كمك مي كند، ولي بايد با احتياط زيادي مورد استفاده قرار گيرد. در برخي موارد ميتوان از اشعة ماوراءبنفش استفاده نمود.
درمانهاي مختلف پسوريازيس
• استروئيدها (كورتونها): كرمها، پمادها و لوسيونهاي محتوي داروهاي كورتوني ميتوانند به طور موقت پوست را تسكين داده و بيماري را در بسياري از افراد كنترل نمايند. از فرآوردههاي ضعيفتر در نقاط خيلي حساس بدن مانند ناحية تناسلي، كشالة ران و صورت استفاده ميشود. ولي براي كنترل بيماري در پوست سر، آرنجها، زانوها، كف دست و پا و تنه معمولاً نياز به مصرف فرآوردههاي قويتر ميباشد. گاهي لازم است روي پوستي كه پماد يا كرم به آن ماليده شده است با پوشش نايلوني مناسبي پوشانيده شود تا كرم حداكثر تأثير را بنمايد. اينگونه داروها بايد با دقت بسيار و حتماً تحت نظر متخصص پوست بكار بده شود، عوارض جانبي فرآوردههاي كورتوندار قوي عبارتند از: نازك شدن پوست،گشاد شدن عروق خوني، تخريب پوست و تغيير رنگ آن، قطع ناگهاني مصرف اين داروها موجب حادت رشدن بيماري خواهد شد. پس از ماهها درمان، ممكن است پسوريازيس نسبت به فرآوردههاي استروئيدي مقاوم شود.
• درمان پوست سر: درمان پسوريازيس پوست سر بستگي به شدت بيماري، بلندي موها و طرز زندگي بيمار دارد. طيف گستردهاي از شامپوها، روغنها، محلولها و اسپريها براي اين منظور تهيه شده است كه اكثراً محتوي قطران يا كورتون هستند. بيمار بايد از شستشوي زياد سر با شامپو و خراشيدن پوست سر خودداري كند.
• آنترالين: دارويي است كه بخوبي روي ضايعات صعب العلاج پسوريازيس اثر ميكند. اين دارو ميتواند موجب تحريك و رنگين شدن موقتي پوست و لباسها گردد.
• ويتامين D: امروزه، يك تركيبي صناعي ويتامين D به نام «كلسي پوترين» يا «كلسي پوتريول» وجود دارد كه فقط با نسخه قابل تهيه است. اين دارو براي بيماران مبتلا به پسوريازيس مفيد است و ميتواند همراه با ساير درمانها بكار برده شود. به منظور جلوگيري از بروز عوارض جانبي بايد به ميزان محدودي از اين دارو استفاده شود. ويتامين D معمولي كه مي توان آن را از هر داروخانه يا فروشگاهي خريداري كرد، هيچ ارزشي در درمان پسوريازيس ندارد.
• قطران: بيش از يكصد سال است كه قطران براي درمان پسوريازيس استفاده ميشود. با پيشرفت تكنولوژي، فرآوردههاي دارويي نيز بسيار پيشرفت كرده و همين طور استفاده از آنها راحتتر شده است. از فرآوردههاي قويتر براي درمان مناطق صعب العلاجتر استفاده ميشود. مشكل عمده اين تركيبات بوي ناخوشايند آنها است.
گاهي از قطران همراه با نور ماوراءبنفش به طور همزمان براي درمان پسوريازيس حاد استفاده ميشود. مدت تماس با نور ماوراءبنفش، بسته به نوع پسوريازيس و حساسيت پوست بيمار متفاوت است.
• نور درماني: نور خورشيد و نور ماوراءبنفش، سرعت رشد سلولهاي پوست را كند ميكنند، اگر چه نور خورشيد و نور ماوراءبنفش موجب پيري پوست، آب مرواريد و سرطان پوست ميشوند، ولي نور درماني در صورتي كه تحت نظر پزشك انجام شود ميتواند بيخطر و سودند باشد. بيماراني كه مبتلا به نور درماني در مراكز مجهزي داشته باشند كه اختصاصاً به همين منظور تجهيز شدهاند.
بيماران پسوريازيسي كه در آب و هواي گرم زندگي ميكنند ممكن است توصيه شود كه مستقيماً و با احتياط حمام آفتاب بگيرند. حتماً قبل از خود درماني با نور آفتاب طبيعي يا مصنوعي با يك پزشك متخصص پوست و مو مشورت كنيد.
• پووا (PUVA): زماني كه پسوريازيس به ساير درمانها جواب ندهد يا خيلي گسترده باشد، پووا درماني در 85 تا 90 درصد افراد مؤثر خواهد بود. نام اين روش درماني، از تركيب دو عامل درماني "Psoralen + UVA" اقتباس شده است. ابتدا به بيماران، دارويي به نام پسورالن داده ميشود سپس بيماران 1 تا 2 ساعت بعد با دقت و احتياط زياد تحت تابش حساب شده نوعي خاصي از پرتوهاي ماوراءبنفش (نوعA يا(UVA قرار ميگيرند. معمولاً 25 جلسه درمان در يك دورة درماني دو يا سه ماهه لازم است تا پوست كاملاً درمان شود. حدود 30 تا 40 جلسه درمان در سال لازم است تا پسوريازيس را تحت كنترل نگه دارد.
از آنجايي كه پسورالن در داخل عدسي چشم باقي ميماند و ميتواند موجب پيدايش آب مرواريد در عدسي چشم گرددۀ بيماران بايد حتماً از لحظة استفاده از پسورالن تا غروب آفتاب همان روز، از عينكهاي آفتابي كه جلوي نور ماوراءبنفش را ميگيرند استفاده كنند. همچنين بيماران بايد در طي درمان، پوست خود را از تابش نور آفتاب كاملاً محافظت نمايند.
پووا درماني اگر مدت خيي زيادي تكرار شود خطر ابتلا به پيري پوست، كك و مك و سرطان پوست را زياد ميكند. لذا تمام مراحل پووا درماني بايد تحت كنترل و نظارت متخصص پوست و مو انجام شود.
• متوتركسات: يك داروي خوراكي ضدسرطان است. زماني كه ساير داروها از درمان پسوريازيس ناتوان ماندند اين دارو نتايج بسيار درخشاني به بار مي آورد. از آنجايي كه مصرف اين دارو ميتواند عوارض جانبي خاصي بويژه عوارض كبدي به دنبال داشته باشد، انجام آزمايشهاي خون منظم همزمان با مصرف دارو ضروري است. حتي عكسبرداري از قفسه سينه با اشعه ايكس و در موارد نادر، نمونهبرداري از كبد نيز ممكن است لازم باشد.
ساير عوارض جانبي اين دارو عبارتند از ناراحتي معده، تهوع و سرگيجه. اين دارو به صورت قرص و آمپول موجود است و معمولاً يك بار در هفته مصرف ميشود.
• رتينوئيدها: اين داروها مشتق از ويتامين A بوده و به تنهايي يا همراه با نورماوراءبنفش براي درمان موارد شديد پسوريازيس تجويز ميشوند. عوارض جانبي آن عبارتند از: خشكي پوست لبها و چشمها، افزايش مقادير چربي خون و پيدايش زوايد خاري شكل در استخوانها، رتينوئيدهها (تيگازون و نئوتيگازون) نبايد توسط خانمهايي كه باردار هستند و باردار هستند و يا تصميم دارو دارند، استفاده شوند زيرا ميتواند موجب پيدايش ناهنجاريهاي جنيني مادرزادي در نوزادان آنها شوند. در زمان مصرف اينگونه داروها، مراقبت توسط متخصصين پوست و نيز انجام آزمايشهاي خون به صورت مرتب الزامي است.
• سيكلوسپورين: اين دارو تضعيف كننده سيستم ايمني بوده و معمولاً براي پيشگيري از پس زدن عضو پيوندي مصرف ميشود. در موارد شديد كه پسوريازيس به ساير درمانها پاسخ نداده باشد، ميتوان از اين دارو استفاده نمود. عوارض جانبي عمدة اين دارو شامل افزايش فشار خون و آسيب كليهها ميباشد، لذا بيماران بايد به طور مرتب تحت نظر باشند.
گرچه روش هاي درماني كه به آنها اشاره شد به تنهايي و يا همراه با يكديگر قادر به كنترل بيماري و بهبود چشمگير در اكثر مبتلايان به پسوريازيس ميباشند، ولي هيچ كدام بيماري را به صورت قطعي و دايمي شفا نميدهند. پزشكان و ساير متخصصين، دايم در حال آزمايش داروها و روشهاي درماني جديد هستند.
به ياد داشته باشيد كه پسوريازيس اگر چه آزار دهنده است ولي در صورت درمان مناسب و رعايت دستورات پزشكي، مي توان با آن كنار آمد و بيماري را كنترل كرد.
-
2 کاربر از پست مفید azadeh سپاس کرده اند .
کلمات کلیدی این موضوع
 مجوز های ارسال و ویرایش
مجوز های ارسال و ویرایش
- شما نمیتوانید موضوع جدیدی ارسال کنید
- شما امکان ارسال پاسخ را ندارید
- شما نمیتوانید فایل پیوست کنید.
- شما نمیتوانید پست های خود را ویرایش کنید
-
مشاهده قوانین
انجمن



 پاسخ با نقل قول
پاسخ با نقل قول